Dénutrition : Prise en charge thérapeutique
Après un rappel de la prévalence de la sarcopénie, de son dépistage et de ses conséquences, Stéphane Schneider propose des stratégies de prise en charge dans l’ouvrage Nutrition Clinique Pratique.
La stratégie globale
■ La prise en charge de la dénutrition doit reposer sur plusieurs principes : (1) Améliorer le pronostic des patients (réduire la morbidité, la mortalité, la durée d’hospitalisation et améliorer la qualité de vie), (2) sans perdre de temps, (3) au domicile lorsque l’hospitalisation n’est pas justifiée, (4) en respectant les capacités d’ingestion et de digestion, (5) et en choisissant l’approche nutritionnelle selon les apports alimentaires spontanés du sujet et la sévérité de la dénutrition.
■ Trois objectifs en ligne de mire :
– Stopper la détérioration de l’état nutritionnel,
– Revenir au poids de forme (ou un IMC de 18,5),
– Maintenir ce poids.
Sujets dénutris ou à risque de dénutrition
■ Eau : 30 à 40 ml/kg de poids corporel/jour
■ Energie : 25 à 30 kcal/kg de poids corporel/jour avec :
– 1 g/kg/jour de lipides
– 4 g/kg/jour de glucose
■ Protéines : 1 à 1,2 g/kg de poids corporel/jour
■ Micronutriments :
– 1 ampoule de multivitamines
– 1 ampoule de multi-oligoélements par jour
– minéraux : sodium (1 à 2 mmol/kg), potassium (1 mmol/kg), calcium (0,2 mmol/kg), phosphore (0,2 mmol/kg), magnésium (0,1 à 0,2 mmol/kg)
Les apports protéiques et énergétiques seront majorés en cas d’agression métabolique.
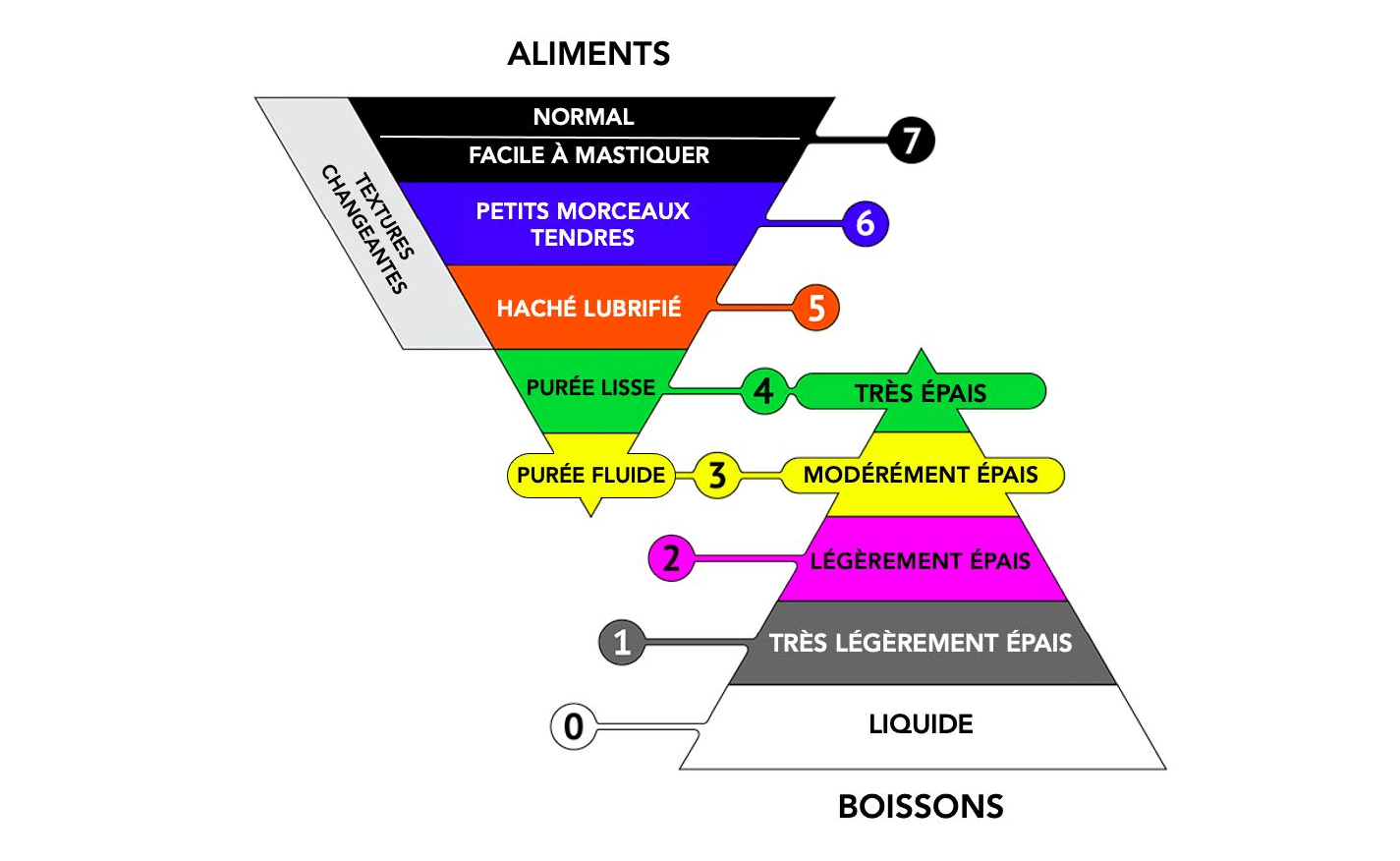
■ Conseils diététiques
Après un bilan alimentaire et le recueil des goûts et aversions du sujet, il est possible de conseiller :
– des aliments riches,
– des collations entre les repas,
– d’enrichir l’alimentation (à volume constant) en utilisant des matières grasses ou de la poudre de protéines,
– de recommander des aliments (ADDFMS) enrichis en protéines pour augmenter les apports protéiques et énergétiques de la journée.
■ Les compléments nutritionnels oraux
Lorsque les conseils diététiques ne suffisent pas à stopper la détérioration de l’état nutritionnel et à revenir à un poids de forme, les compléments nutritionnels oraux peuvent être prescrits en plus de l’alimentation classique.
Ils offrent une large gamme de produits en termes de composition (densité énergétique, teneur en protéines, en micronutriments avec ou sans gluten, avec ou sans lactose avec ou sans fibre), de présentation (potages, plats mixés, boissons, crèmes, gâteaux…..) et de goût (sucré, salé, arômes, …).
Le succès de leur prescription dépendra des conseils associés (réfrigération, consommation éloignée des repas, adaptation aux goûts du sujet…) et de leur consommation effective.
■ Quand passer à la nutrition entérale et parentérale ?
Lorsque la dénutrition est modérée à sévère et que les ingesta sont inférieurs aux 2/3 des besoins, la nutrition entérale doit être proposée, si le tube digestif est fonctionnel. De même, dans le cas où la perte de poids se poursuit malgré la prescription d’une l’alimentation enrichie et de compléments nutritionnels oraux, la nutrition entérale sera recommandée.
L’échec de la nutrition entérale, l’impossibilité de sa mise en œuvre ou une mauvaise tolérance doit conduire à la proposition d’une nutrition parentérale.
Dénutrition – S Schneider in Nutrition Clinique et Pratique – Jean-Louis Schlienger. 2018 Ed Elsevier Masson